Si Alexia Hartmann (Berlín, 1997) tiene que definir qué es hogar, Ibiza es lo que más se acerca, como lugar, a ese complejo concepto. De padre alemán y madre madrileña, a los seis años la familia se mudó a Ibiza, donde reside, y a los 18 ella volvió a emprender un nuevo rumbo, a Barcelona. Allí compaginaba sus estudios de medicina con el atletismo de alto rendimiento en el Fútbol Club Barcelona, tras criarse como atleta en las pistas del estadio Sánchez y Vivancos, en Can Misses. Ahora, alejada de la alta competición –pero ni muchos menos del deporte–, Hartmann compagina su trabajo como médico en una clínica de alta montaña en los Picos de Europa, con otra labor que le envía cada poco a un nuevo destino.
Desde hace tres años, Hartmann trabaja como médico aéreo y de expedición para una empresa privada, acompañando a pacientes repatriados en vuelos medicalizados o comerciales que requieren asistencia profesional sanitaria durante su traslado internacional.
En su cuenta de Instagram (@alexiahartmann), con 134.000 seguidores, cuenta con detalle las curiosidades y entresijos de este trabajo que un día le manda a Tanzania y otro a Sidney. No ha sido fácil llegar hasta ahí. Abandonó su carrera de alto rendimiento, en la que sufrió problemas respiratorios desde pequeña, para descubrir tiempo después que tenía una malformación congénita en el corazón que podía haberle condicionado desde sus inicios.
A menudo ha escogido el camino menos trillado. No le convencía hacer el MIR y especializarse de por vida en algo que no sabía con certeza si sería la pasión definitiva. Prefirió entonces elaborar su propia especialidad, combinando formaciones rebuscadas y acumulando experiencias en medicina hospitalaria y móvil. Esa labor como médica la compagina con numerosas aficiones y deportes que van desde el jiujitsu a la ultramaratón.
Hablamos con ella sobre el mundo de la medicina de expedición, la necesidad del médico rescatista en Ibiza, la cabezonería del deporte, el morir lejos de casa, la empatía que exige su profesión, y lo que enseña fracasar.
¿Qué haces en tu trabajo como médico de repatriación? ¿En qué consiste esa labor?
Somos médicos que acompañan, normalmente, a personas que han tenido un problema fuera de su país y necesitan una atención medicalizada avanzada para poder volver. Supongamos que tú estás viajando, te caes con la moto en Tailandia, en Vietnam, donde sea, y tienes un accidente. Terminas ingresado en UCI, a lo mejor intubado, con ciertos requerimientos médicos, ya sea por medicación, ya sea por la ventilación, porque tú no puedes respirar solo – mil problemas.
Cuando estás allí estás lejos de tu familia. Y segundo, y esto quizá es lo más importante, a veces en el hospital donde tú terminas no tienen el material o no tienen los recursos para poder solucionar tu problema, ya sea quirúrgico, ya sea porque no tiene medicación, ya sea porque tú tienes que hacerte un trasplante y no tienen los recursos para hacerlo.

Habitualmente los traslados que hacemos son gestionados vía un seguro. Esta persona contacta con su seguro y es el seguro quien nos llama a nosotros: una empresa que tiene los médicos y el material sanitario específico para volar. Vamos al destino, recogemos al paciente, lo metemos en la ambulancia, manejamos al paciente en vuelo y lo dejamos en destino en su UCI de destino.
Hay dos tipos de acompañamiento: en avión ambulancia y en avión comercial. El comercial es un vuelo grande, normal, donde hay un montón de pasajeros, el típico avión. Y el avión ambulancia es este jet pequeño que por dentro va preparado más o menos como una ambulancia avanzada.
¿Eso te lleva a viajar a países que tienen menos recursos en cuanto a su sistema sanitario en general? ¿A qué tipo de países sueles tener que viajar?
Un poco de todo. También voy a países donde están súper avanzados. Aunque tú estés interesado y tengan las máximas tecnologías del mundo, te van a intentar repatriar, porque cuesta mucho dinero mantenerte ahí. Y para una persona, al final, mejor. Si a mí me tienen que operar prefiero estar cerca de mi familia y de mis seres queridos, cerca de mi casa, que no estar a 200.000 kilómetros perdido en algún lugar.
Pero sí, efectivamente, hemos ido a sitios donde no hay recursos. A mí lo que más me ha tocado en ese sentido han sido países de África. Por ejemplo, lugares donde alguien va de safari, a lo mejor tiene un accidente y acaba en un hospital regional de la zona donde no tienen recursos para manejar al paciente. Intentan trasladarlo a otro hospital más avanzado, pero aún así les faltan recursos y lo mantienen como pueden hasta que tú llegas, y a veces incluso hemos tenido que intervenir.

Una de las condiciones para poder llevarte a tu paciente siempre es la estabilidad. Nosotros no trasladamos pacientes inestables, es un requisito súper fundamental. Más que nada porque si te lo llevas inestable, el vuelo no lo va a tolerar. Tu decisión puede influir en que esa persona pueda perder la vida en el aire, cuando a lo mejor en tierra no, porque la fisiología cambia.
Ahora estás en Oviedo compaginando estas expediciones de repatriación con otro trabajo, como médico de montaña. ¿Cómo lo combinas?
En invierno estoy en Asturias, donde tenemos la zona de Picos de Europa y hay varias cordilleras también con León. Hay varios puestos de montaña. Trabajo como autónoma y me organizo para hacer las dos labores. Y aparte está lo de la creación de contenido para las redes, que requiere tiempo.
Intento reservar tiempo para estar ‘activa’ para las repatriaciones. Aunque estés activada no implica automáticamente que te llamen, tú dependes de que algo pase. Es donde tienes que dejar más margen.
Donde estoy ahora tienen un puesto de montaña donde hay una clínica en alta montaña. Al tener la titulación de medicina de montaña, tengo cierto conocimiento para manejar situaciones diferentes, no sólo desde la clínica. Por mi conocimiento y por mi desarrollo también en el deporte del esquí y el snow puedo manejar un abanico un poquitín más amplio.
¿Y en Ibiza has llegado a trabajar en algún tipo de operaciones de rescate o intervenciones “de montaña”?
Nunca algo como un rescate muy loco, pero sí que es verdad que el verano justo antes de venir a Asturias, yo estaba trabajando en la UVI Móvil en Ibiza. Nos avisaron porque una persona se cayó en una cueva del norte de la isla [en la cueva de es Culleram]. Dos personas rompieron el candado, entraron, se accidentaron y como tiene cámaras, Protección Civil vio que se habían accidentado. Por la patología que tenía esta paciente, no podía subir por su propio pie hasta la zona del parking, por el camino de rocas. Con Guardia Civil y Bomberos desplegamos un dispositivo de rescate en el que lo que hicimos principalmente fue medicarla para que no tuviese tanto dolor a la hora de la movilización y revisar un poco sus constantes vitales. Los bomberos se encargaron de evacuarla. Es lo más cerca que he estado de la medicina de montaña en Ibiza: rescatando guiris [ríe].

Rescatando guiris es lo que suele pasar aquí en Ibiza, sobre todo en verano. ¿Crees que Ibiza está preparada en esos términos de rescate? No es exactamente montaña pero hay muchos excursionistas, a menudo poco preparados, que acaban en apuros requiriendo a veces complejas intervenciones, como en la zona de Cala d’Hort o Cala Aubarca. Los bomberos han insistido a menudo en los peligros que esto supone. El último fallecido fue de hecho un sanitario, tras lanzarse a s’Ullal de na Coloms.
Siempre pienso que hay veces que las desgracias pasan. Hay gente que hace las cosas bien y aún así tiene la gran desgracia de que le pase algo terrible. Lo vemos mucho en el ámbito de la montaña, gente muy preparada, que también sufre cosas como un alud, lo hemos visto recientemente. Y a veces tienes que calcular el porcentaje de riesgo, por ejemplo un 20% riesgo, un 80% seguridad… pero te puede tocar el 20%. Desde fuera, culpar al que le pasa algo sin haber vivido realmente esa decisión es un poco injusto.
Pero en Ibiza se junta un perfil muy concreto, que es una persona que carece de esa línea de pensamientos [de valoración de riesgos]. Puede que sea educacional, puede ser porque no tienen el conocimiento para hacerlo, es decir, creen que no les va a pasar nada y no tienen el análisis del riesgo. Porque si lo tienen, y la pifian tanto, pues mal.
Desde mi perspectiva como sanitaria, cuando yo no estoy siendo sanitaria y voy a ciertas zonas y veo el comportamiento que tienen algunos turistas y cómo se relacionan con el entorno, me frustra. No porque me vayas a hacer trabajar, sino porque tú solo nos vas a complicar mucho el poder ayudarte.
Quizá a pequeña escala tenemos un margen de control educacional , pero no para todos los turistas de la isla. ¿Qué hacemos, campañas educativas en el aeropuerto de cómo tienes que comportarte antes de salir?
¿Ibiza se tiene que reforzar de alguna manera en cuanto a la intervención profesional en rescate? Tenemos bomberos, aunque no bomberos-enfermeros, como otras comunidades, y tenemos técnicos sanitarios de emergencias, pero no están necesariamente formados en rescates de este tipo. ¿Habría que reforzar este ámbito viendo que gran parte de su labor en verano a veces incluye rescates en zonas de riesgo en Ibiza?
En concreto el tema del rescate se limita a bomberos y sí que tenemos el helicóptero sanitario, pero no rescata, solo traslada.
Esto es una pelea que existe en España desde hace muchos, muchos, muchos años.
Y es esta división tan clara que hay entre los que rescatan y los que atienden. El personal que rescata habitualmente no tiene formación médica. De hecho, los que ya llevan mucho en el sector lo han aprendido por sus experiencias en el terreno, pero muchos carecen de una formación sanitaria avanzada para lo que están haciendo. Y la parte médica carece totalmente de una parte de comprensión de rescate.

¿Qué se ha hecho siempre? Separarlo. ¿Qué es lo que pasa? Que uno perjudica al otro y el otro perjudica al uno y no colaboramos tanto. La actuación previa puede perjudicar el manejo médico posterior, pero si el médico intenta rescatar a alguien, también la va a pifiar.
A día de hoy, en algunas comunidades autónomas se ha incluido la figura de médico rescatista: un profesional sanitario que va dentro del equipo de rescate, pero no es un profesional sanitario normal. Se ha formado específicamente en el ámbito del rescate y tiene conocimientos en ello. Y también tiene mucho conocimiento a nivel deportivo porque tiene que ser autosuficiente.
Es decir, si yo tengo que escalar una pared, tengo que poder escalarla sola y bajarla sola y luego además rescatar, pero tengo que tener conocimiento ya previo. Esto en Baleares no existe, aunque he visto que se está planeando una oposición en esta dirección.
Para mí es fundamental: Llevar a un médico a bordo que te haga un análisis clínico previo y pueda empezar a manejar ciertas patologías in situ, pero que además no perjudica el equipo de rescate, es lo mejor. La logística de actuación es muy diferente.
¿Qué es lo más complejo que has vivido en tu trabajo como médico de repatriación?
Todos tenemos “el” paciente, también en repatriaciones. El mío fue un paciente que había que repatriar de Estados Unidos a Inglaterra. Era un paciente que estaba extremadamente enfermo. Tenía un tipo de cáncer, inmunodeficiencia, una infección pulmonar y al final un fallo multiorgánico en progreso. Su estado era prácticamente incompatible con la vida.
Tras hablar con el equipo de la UCI en el hospital de allí, tengo que firmar un documento que certifica que el paciente está apto para volar pero en este caso lo denegué. Colgaba de un hilo. Su médico pensaba lo mismo, pero la familia insistía en lo que en Inglaterra se conoce como misión por compasión. La familia ponía mucha presión porque efectivamente sabían que esta persona iba a fallecer. Pero estaban convencidos de que sobreviviría el viaje y querían tenerle en casa cuanto antes.

Al final hay un factor ético. Son personas que están perdiendo a alguien querido en la nada. Es una situación que ya es difícil de por sí… Imagínate en un lugar completamente lejano, donde a veces incluso hay barrera idiomática, no te estás entendiendo con los médicos, y tu familia no está entendiendo qué te pasa. Es muy desagradable.
Finalmente se optó por una misión por compasión, algo que a nivel legal nos protegía. Todos asumimos que la probabilidad de que el paciente muera en el aire era muy, muy, muy elevada.
Es necesario entender que el fallecimiento en el aire es mucho más violento y agresivo del que puede tener un paciente en tierra rodeado de su familia.
¿En qué sentido es más violento?
Nosotros siempre tenemos la perspectiva desde fuera, y yo desde fuera creo que si estás postrado, premuerte, no es lo mismo estar en una cama, en un lugar silencioso, rodeado de una familia, de una voz a la que tú estás acostumbrado a escuchar, más calmado. Un avión implica ruido, la sensación térmica cambia, están los pitidos, los monitores, nosotros hablando entre nosotros, el piloto hablando de fondo, nosotros diciendo que aterriza, que si pásame la adrenalina… Es una situación muy caótica.
¿Qué os pasó en la misión por compasión desde Estados Unidos?
El paciente iba totalmente sedado en este caso. Tuvimos que hacer un primer vuelo de seis horas hacia Canadá, y después el reto era otro vuelo transatlántico de seis horas. Si nos pasaba algo en el aire durante el transatlántico, no había dónde aterrizar, estábamos solos con el paciente.
En ese vuelo tuvimos complicaciones. Su corazón empezó a funcionar diferente, la tensión empezó a bajar. Ajustamos la medicación, las dosis. Tuvimos momentos de crisis… Pitidos, monitores. Pensamos que lo perdíamos. Pero se estabilizó.

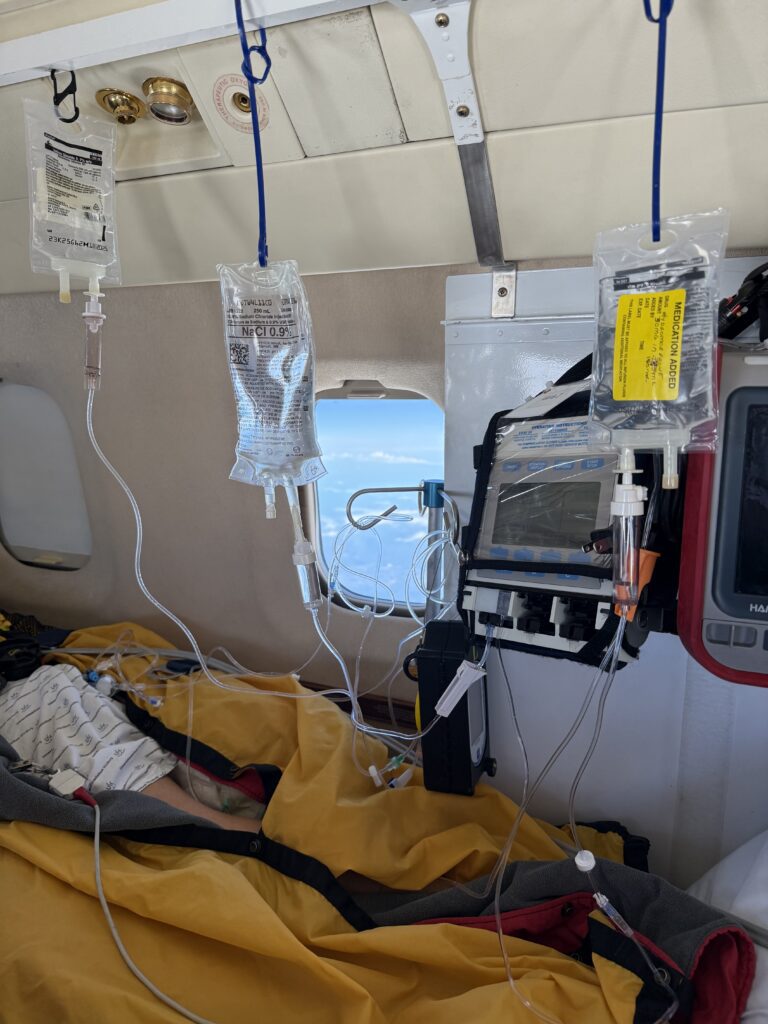
Y a los minutos, el piloto alerta, el equipo estaba despierto pero en ese momento nos alarmamos y pensamos lo peor… Pero no. Nos dijo: “Mirad ahora mismo por la ventana”. Estábamos volando cerca del Ártico. Miramos por las ventanas y estaba todo el cielo lleno de auroras boreales… Fue un momento muy bello, entre la locura de mantener a un paciente con vida y mirar todo el cielo estrellado con todas estas auroras en movimiento.
Fue momento de una sensación un poco rara, de emoción y al mismo tiempo, la belleza del mundo. Llegamos a tierra, el paciente entró en parada tras un viaje frenético en ambulancia al hospital, donde le esperaban, pero consiguieron mantenerlo con vida. Vivió tres semanas más y toda la familia quedó muy agradecida por poder despedirse de él.
En muchas ocasiones entonces eres el primer vínculo de la familia que llega al hospital de recogida, que les puede dar una buena noticia, que gestiona el volver a ver a su familiar. ¿Qué papel cumples en esto?
Es súper importante. Nada más llegar al país donde se encuentra el paciente, lo primero que hacemos es ir a visitarlo, aunque lo traslademos tres días más tarde. Y efectivamente es un momento muy complicado porque la gente está muy nerviosa, tienen muchas dudas. Sobre todo los papás y mamás de personas más jóvenes. Tienen que tomar decisiones como si se traslada o no en una situación crítica. Hay que aplicar ética, hablar mucho, mucha psicología, explicar cómo va a ser todo el proceso… A veces llegamos y ni siquiera han entendido qué patología tienen o qué le pasa a su familiar.

Normalmente tú lo haces para generar un vínculo positivo, para que el traslado sea lo más sencillo posible, porque tener a los familiares o al paciente nervioso o en contra puede complicarlo todo mucho.
La misión es que confíen en ti lo máximo posible, y en eso el idioma ayuda. Sentir que te entienden y que entiendes lo que te están diciendo en una situación donde tú estás en el momento más vulnerable de tu vida. Hablo varios idiomas y ves que a veces surge una especie de conexión cultural, incluso se atreven a hacerte alguna broma, y el humor cambia mucho según tu cultura y según tu idioma así que ves que poco a poco van tirando de ironías, te hacen algunas bromas de su cultura, y… No lo puedo explicar: su cara les cambia.
Entonces, ¿hay que viajar con seguro médico?
Sí, absolutamente. Yo he viajado mucho también y también he escatimado por esa parte, sobre todo cuando eres joven, viajando un poco low cost, y piensas que no te va a pasar nada… Con este trabajo he entendido que el seguro médico 100% tienes que llevarlo siempre, porque nunca sabes lo que te va a pasar y porque te cambia la vida, literalmente.

Puede cambiar tu situación y la de tu familia, porque al final si tú estás postrado en una cama intubado, algo que va a tener todas las consecuencias, va a tenerlas sobre las personas más cercanas y directas de tu entorno. Y he visto situaciones muy chungas.
Nada más lejos, hace poco vimos que una española tuvo una campaña crowdfunding para que fuera repatriada de Tailandia a España. Son viajes muy, muy costosos. Es muy caro, y no sólo el viaje sino estar en un hospital, en una UCI. En según qué sitios es muy caro. Una persona de a pie no va a tener ese dinero, a no ser que seas millonario. Entonces sí, sí, seguros médicos 100%.
¿Cuál es el tipo de seguro que nos podría cubrir una repatriación, por ejemplo, en caso de ser necesaria?
Sería un seguro médico. Hay seguros de viaje que incluyen la parte médica también. Sobre todo hay que ver que tenga escrito específicamente qué incluye. Un buen seguro tiene que incluir una “repatriación medicalizada”, porque muchos te ponen repatriación a secas y eso implica solo la repatriación de cuerpo muerto. Es decir, que si tú falleces traen el cuerpo de vuelta a tu país.
Pero tiene que incluir una repatriación medicalizada. Hay muchas que te ponen repatriación medicalizada en vuelo comercial, pero hay que mirar que incluya repatriación en un avión-ambulancia, medicalizado. Luego algunos te incluyen repatriación medicalizada pero con un gasto máximo. Y con 10.000 euros desde Tailandia no vuelas.
¿Qué recomiendo? Evidentemente, mejor si es todo ilimitado, pero sinó, que la parte médica esté por encima de 500.000 euros. Las guías no recomiendan que sea nada por debajo de 100.000 pero entre 500.000 euros e ilimitado, mejor.
¿Hay destinos más complejos para esto?
En Europa es todo muy fácil, las conexiones son mucho más rápidas, los traslados son cortos. Pero si vas a viajar a otro continente, sí que evitaría escatimar en el seguro médico y que siempre se cubra la repatriación medicalizada.
Yo he pagado seguros que incluyen todas estas características que te menciono por 50 euros. Evidentemente siempre hay para más, un premium. Pero un seguro entre 50-60 euros cubre lo suficiente como para que te pase cualquier desgracia. Antes me quitaría una noche de hotel y pagaría un seguro.

Alexia, hay una vertiente de ti que es la de deportista por la que también fuiste más conocida en Ibiza desde jovencita. Formaste parte de la Escola Municipal d’Atletisme (EMA), del Club d’Atletisme Pitiús, entrenando con Toni Roig, y después al mudarte a estudiar a Barcelona fuiste al Fútbol Club Barça. Ahora preparas ultramaratones, practicas jiujitsu, deportes de montaña y haces este trabajo cargado de riesgo… ¿Cómo congenia ese crecimiento practicando un deporte que requiere esfuerzo, e incluso sacrificio, porque hablamos de alta competición… y ahora todo esto que ha seguido?
He tenido ciertas patologías que han sido muy incompatibles con el deporte, curiosamente. Y esas fueron también por las que yo dejé la alta competición. A partir de ahí fue cuando yo empecé a practicar deportes un poco más por diversión, porque es verdad que la competición divierte, pero llega un punto en el que casi se convierte en un trabajo, más que un disfrute. Ahí empecé con deportes de naturaleza. Casi siempre he hecho surf, esquí, snow, snowboard, apnea, buceo… Y a nivel carácter lo necesito. No sé cómo explicarlo, o sea, ¡si no hago deporte me arranco los pelos de la cabeza!
En el atletismo y cuando era más joven yo tenía un carácter diferente al resto de compañeros de mi clase y una percepción diferente del entendimiento de la vida. Porque para mí todo era entrenar, competir y estudiar. Era súper disciplinada. Creo que te lo da el deporte, pero también tiene que haber algo de tu propio carácter. En ese sentido siempre he tenido un poco ese perfil de sacrificio, y sacrificar y tener cabeza dura, y entrenar fuerte…
Es verdad que la vida también te enseña. Hay veces que por mucho que tú quieras esforzarte y darlo todo, entiendes que hay cosas que no dependen de ti. Y no estoy para nada de acuerdo con esa frase que se dice mucho de que “si lo quieres lo consigues” o “si te esfuerzas lo vas a conseguir”.
Creo que el trabajo duro funciona –si trabajas siempre vas a recoger algo. Pero no creo en esa filosofía un poco abstracta de que quien la sigue la consigue. Hay cosas que se salen de nuestro alcance. Y creo que entender eso es súper importante para poder adaptarte y seguir desarrollándote. El atletismo me aportó sobre todo disciplina, porque si tú quieres rendir tienes que actuar de una manera determinad. Sobre todo me aportó disciplina, pero el amor al deporte siempre lo he tenido.

¿Cómo fue para ti recibir la noticia de que tenías una malformación congénita en el corazón, cuando aún estabas en ese nivel de alto rendimiento? ¿Y cómo te has movido hacia adelante?
Cuando era pequeña y hacía atletismo me diagnosticaron asma de esfuerzo. Y además tenía dermatitis atópica. Pero cuando marché a Barcelona seguía teniendo muchos problemas de respiración. En el Fútbol Club Barcelona, me hicieron pruebas y no encontraron nada. Llegaron a decirme que era psicológico, por nervios ante las competiciones. Hubo un momento en mi vida en que estaba siempre en el hospital, ingresada. Me di cuenta de que la exigencia que me pedía el alto rendimiento no la podía dar porque físicamente no la podía dar. Y mentalmente hubiera ido a por las Olimpiadas. Fue mi primer choque de realidad, entender que no todo lo que se sigue se consigue.
Fue más tarde, cuando ya había dejado la competición, que lo supe. El reloj me pitaba y me daba alarmas raras, y como quería preparar una ultramaratón y tenía cierto historial familiar, me hice unos tests. Ahí me diagnosticaron [la malformación] y me fui a operar a Barcelona. Los médicos me dijeron que la dificultad respiratoria que yo he tenido siempre, muy probablemente, era por mi corazón. Tenía, por decirlo así, un agujero entre dos paredes, y un lado del corazón se hacía más grande y empujaba al pulmón.
Y ahí fue cuando yo entendí que mi problema no era psicológico, era que efectivamente tenía una malformación cardíaca. Ahora he vuelto a competir, nunca a ese nivel, pero nunca he vuelto a tener problemas respiratorios.
¿Y te ayudó tener esa profesión que te mantiene también en ese límite, un poco al borde de ese nivel de adrenalina, de riesgo? ¿De alguna manera has transformado esa alta competición con otra vida?
Yo creo que sí. Sentí que había fracasado al dejar la alta competición, muy al principio. Que me había rendido. Pero luego entendí que efectivamente hay cosas que se salen de nuestra capacidad. Hacía lo que se supone que tienes que hacer, que es entrenar, rendir, dormir, comer bien. Hacía todo lo que había que hacer y aún así no llegaba. Pues ahí falla algo que no puedo controlar. Cuando entendí eso, cambió.
Siempre he tenido esa búsqueda contínua para marcar una diferencia. Cuando yo era estudiante de medicina, era competidora también, y en el ámbito del atletismo era estudiante de medicina, que era lo que marcaba la diferencia con el resto de compañeros. Cuando perdí la alta competición fue como ¿qué tienes tú ahora de especial?
Evidentemente ahora esto ya lo he trabajado mucho, ya son muchos años, vives muchas fases en tu vida que te van ayudando a desarrollarte como persona.
Con la medicina pasó igual. El camino típico del MIR no era para mí. Pensaba en estar entre cuatro paredes dentro de un hospital toda para toda la vida y eso sí que iba a ser un fracaso. Ahí nació un poco esa búsqueda continua de marcar la diferencia y hasta ahí me ha llevado hasta donde estoy hoy. A veces es importante recordar que hay que mantener un equilibrio, pero me ha traído hasta aquí.








